龚艳萍医生的科普号
- 精选 甲状腺髓样癌术后如何正确复查?
Q:甲状腺髓样癌术后,多久复查一次?甲状腺髓样癌术后第一个月首次复查降钙素、癌胚抗原(CEA)、甲状腺功能等;如果没有异常,术后三个月再次复查;如果复查没有异常,改为半年复查一次;半年复查没有问题之后可以每一年复查一次。Q:甲状腺髓样癌手术,怎样才算切干净?甲状腺髓样癌比分化癌等甲状腺肿瘤的恶性程度更高,因此治疗效果更差,所以建议手术范围比分化癌要更大。手术应该切除多少甲状腺,取决于降钙素的水平。甲状腺髓样癌初次手术的标准手术范围:①降钙素≤20pg/ml,手术可以达到基本治愈,术后复发率相对较低;②降钙素>20pg/ml,建议做甲状腺全切+中央区淋巴结清扫;③降钙素>50pg/ml,建议做甲状腺全切+中央区淋巴结+肿瘤侧淋巴结清扫④降钙素>200pg/ml,建议做甲状腺全切+中央区淋巴结+肿瘤侧淋巴结+没有长肿瘤的颈侧区淋巴结清扫;⑤降钙素>500pg/ml,建议做甲状腺全切+中央区淋巴结+肿瘤侧淋巴结+没有长肿瘤的颈侧区淋巴结+上纵隔淋巴结清扫。Q:甲状腺髓样癌术后复查发现降钙素升高,还要做什么检查?①降钙素不超过150pg/ml,建议做颈部淋巴结彩超。如果发现肿大的淋巴结,就需要考虑再次手术,如果没有肿大的淋巴结,没有发现可疑病灶,就还是继续观察。②降钙素超过150pg/ml,除了做颈部淋巴结彩超,还建议进行远处转移灶的筛查,包括胸部CT、肝脏CT、骨扫描等,原因是甲状腺髓样癌主要转移到肺、肝或骨头。尽管PET-CT目前比较流行,价格也很昂贵(接近1万元),但并不推荐用于检测甲状腺髓样癌的远处转移灶。RET基因检测也无法判断甲状腺髓样癌复发与否。Q:甲状腺髓样癌术后,甲状腺功能如何监测和维持?术后监测甲状腺功能只需要查促甲状腺激素(TSH)和游离甲状腺素(FT4)就可以了。甲状腺功能的各项指标变化,不会反映甲状腺髓样癌是否复发,对甲状腺髓样癌复发比较敏感的特异性指标是降钙素和CEA。甲状腺髓样癌术后需要口服左旋甲状腺素片(优甲乐或者雷替斯)进行甲状腺功能的替代治疗,将甲状腺功能维持在正常范围。如果甲状腺素片吃多了可能出现甲亢,吃少了则会出现甲减。Q:甲状腺髓样癌患者的家属为啥也要做基因检测?甲状腺髓样癌发生的基础是RET基因突变,它是常染色体显性遗传疾病,所以可能存在遗传倾向。甲状腺髓样癌中,有25%是遗传性的,这25%当中,超过98%的患者存在RET基因突变;而剩余75%的患者为散发性甲状腺髓样癌,其中近50%存在RET基因突变。由此可见,甲状腺髓样癌患者的RET基因突变概率很高。如果检测到RET基因突变,患甲状腺髓样癌的概率是100%,这意味着存在RET基因突变的人一定会得甲状腺髓样癌,发病只是时间早晚的问题。但是,RET基因突变的位点不同,发病的时间可能不一样。如果RET基因突变位点为M918T,可能在出生后几个月到一年内患甲状腺髓样癌;如果RET基因突变位点为C634,可能会在四、五岁左右患病。所以,如果家中有甲状腺髓样癌患者,推荐与患者有血缘关系的亲属(子女和亲属)都进行RET基因检测,这样可以判断亲属是否有患甲状腺髓样癌的可能。一旦发现存在RET基因突变,就可以进行预防性的甲状腺全切除,这样可以阻断甲状腺C细胞增生,发展成为甲状腺髓样癌,从根本上治愈疾病。Q:如何理解甲状腺髓样癌的遗传性?假设我是一位甲状腺髓样癌患者,同时确实存在RET基因突变,那么我的亲弟弟有RET基因突变的可能性很高(98%),我的子女有RET基因突变的可能性也很高(98%)。但是如果我的亲弟弟没有检测到RET基因突变,那么他的子女患甲状腺髓样癌的可能性就低很多。如果我的子女没有检测到RET基因突变,之后也没有得甲状腺髓样癌的可能,以后我子女的孩子患甲状腺髓样癌的可能性就更低了。如果我的整个家族中只有我一个人是甲状腺髓样癌,也只有我一个人有RET基因突变,那么我就是散发性甲状腺髓样癌,病变的原因是后天的基因突变,而不是遗传。Q:甲状腺髓样癌的RET基因检测需要多少钱?基因检测在全国各大医院或者基因检测公司都有开展,费用是2000~5000元不等,不同的地方价格不太一样。本文系龚艳萍医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。其他相关文章目录1.《甲状腺髓样癌术后如何正确复查?》2.《甲状腺髓样癌术后,怎样才算复发?》3.《甲状腺髓样癌术后降钙素水平异常该怎么办?》
龚艳萍 主任医师 华西医院 甲状腺外科2.3万人已读 - 精选 甲状腺髓样癌术后,怎样才算复发?
Q:甲状腺髓样癌术后,单纯降钙素升高是复发吗?甲状腺髓样癌术后单纯降钙素升高,但是影像学检查没有发现其他病灶,并不代表髓样癌复发,只能说明手术时甲状腺髓样癌的分期相对较晚,不可能通过手术把降钙素降到正常范围,但是只要它不再持续升高,治疗效果还是挺好的。如果术前降钙素水平比较高,超过1000pg/ml,手术以后降到200多,理论上不算正常,但是如果术后降钙素水平可以一直维持在200多,并且复查颈部彩超正常、没有发现肝脏、肺、骨头存在远处转移灶,就可以持续观察。如果两年内降钙素的数值没有发生倍增,可以认为这是比较好的状况,预后相对较好。如果甲状腺髓样癌术后第一次复查降钙素0.2ng/ml,3个月后7.94ng/ml,第三次13.5ng/ml,降钙素均在正常范围内,这种情况不叫降钙素倍增,不用担心是肿瘤复发。按照国际指南的规定,单纯降钙素升高而没有发现甲状腺髓样癌病灶的情况下,不需要再做手术。所以有的情况下,尽管降钙素升高了,但是以目前的影像学手段无法检测出病灶,这种情况下没有办法进行任何处理,也不能手术,只能继续观察;如果影像学检查发现病灶,可以针对病灶进行相应处理,比如说再次手术进行颈部淋巴结、纵隔淋巴结清扫,或者手术切除肝上、肺上的转移灶。Q:甲状腺髓样癌只切除了一侧甲状腺,术后复查降钙素升高,是不是复发?理论上甲状腺髓样癌应该进行甲状腺全切,如果手术时只切除了一侧甲状腺,没有进行甲状腺全切+相应区域的淋巴结清扫,术后复查降钙素升高,可能是原有的肿瘤继续生长,也可能是肿瘤复发。建议患者再次手术,进行残余甲状腺全切+中央区或者相应颈侧区淋巴结清扫。Q:甲状腺髓样癌,甲状腺全切术后随访,降钙素和CEA都高,但是颈部彩超没有发现转移灶,该怎么办?如果甲状腺髓样癌术后降钙素及CEA都高,但是颈部没有肿大淋巴结,颈部彩超没有发现转移灶,应该考虑是不是纵隔淋巴结肿大。因为颈部淋巴结转移的顺序是以六区(中央区)淋巴结再到二~五区(颈侧区)淋巴结再到七区(上纵隔)淋巴结,也就是说从中央区到纵隔淋巴结都有转移的可能,所以需要考虑是否有纵隔淋巴结肿大。如果没有纵隔淋巴结肿大,需要考虑有无远处转移灶(肺、肝脏、骨头),可以通过胸部增强CT、肝脏增强CT以及骨扫描来排除。Q:甲状腺髓样癌术后复查降钙素升高,CEA正常,PET-CT无异常,该怎么办? 如果第一次甲状腺髓样癌手术后降钙素不超过500pg/ml,或者淋巴结转移不超过5个,可以考虑再次进行颈部淋巴结清扫,看降钙素能否降到正常范围。如果只有降钙素升高,其他检查没有发现远处转移灶,建议继续观察,因为单纯降钙素升高不会造成太大影响,一般也不会有症状。Q:甲状腺髓样癌术后,降钙素没升高但CEA升高,是复发吗?原则上甲状腺髓样癌术后降钙素和CEA都应降到正常范围。如果CEA和降钙素高于正常值,但维持在一定水平、没有继续增长,都可以继续观察,暂时不用处理。降钙素和CEA的变化关系应该呈正相关,也就是说,降钙素升高,CEA也跟着升高,一般不会出现降钙素在正常范围但CEA升高的情况,如果出现这种情况,首先需要考虑导致CEA升高的原因是不是消化道疾病,而不考虑甲状腺髓样癌。如果甲状腺髓样癌术后随访发现降钙素水平升高后又下降,甚至降到正常范围,而CEA却在持续升高,这种不成比例的增长需要考虑甲状腺髓样癌出现低分化的可能,甚至发生去分化。肿瘤分化程度越低,恶性程度越高,患者的预期生存状况也越差。因此,甲状腺低分化癌或者未分化癌是甲状腺恶性肿瘤当中治疗效果最差的肿瘤。出现低分化甚至去分化的甲状腺髓样癌,就变成了更恶性的肿瘤,治疗效果会更差,一般生存期限都比较短,大多数的患者寿命不会超过一年。Q:如果甲状腺髓样癌出现低分化,患者还能治疗吗?如果患者随访期间发现甲状腺髓样癌复发,出现低分化或者去分化,应该检查评估是否有手术切除的可能,如果能切除推荐尽量手术切除肿瘤,这样治疗效果更好;如果肿瘤侵袭范围比较广,无法手术切除,可以考虑使用P53腺病毒进行肿瘤的瘤内注射或静脉注射,将肿瘤病灶缩小,然后再评估是否有手术切除的可能。另外,可以利用P53腺病毒的增敏作用辅以碘131治疗。由于所有甲状腺癌对化疗、放疗都不敏感,所以一般不推荐采用化疗或者外放疗。只有进展较快或者晚期的甲状腺癌,局部病灶很大,不能通过上述办法治疗,可能考虑采用局部外放疗来控制病情的进展。Q:甲状腺髓样癌初次手术没全切甲状腺,多年后B超复查发现残余甲状腺多发结节,但是降钙素、CEA都正常,是复发吗?如果初次手术没有切除全部甲状腺,复查时B超发现剩余的淋巴结有多发结节,但是降钙素和CEA都正常,这种情况不考虑肿瘤复发,残余甲状腺长出来的结节可能只是一个结节性甲状腺肿或者良性病变,并不是甲状腺髓样癌。但仍然建议再次做手术,切除残余甲状腺、清扫颈侧区淋巴结,降低肿瘤复发几率。国际指南规定,甲状腺髓样癌术后降钙素正常,但是颈部或上纵隔淋巴结肿大,不需要再进行手术。本文系龚艳萍医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。其他相关文章目录1.《甲状腺髓样癌术后如何正确复查?》2.《甲状腺髓样癌术后,怎样才算复发?》3.《甲状腺髓样癌术后降钙素水平异常该怎么办?》
龚艳萍 主任医师 华西医院 甲状腺外科4.1万人已读 - 精选 甲状腺髓样癌术后降钙素水平异常该怎么办?
Q:甲状腺髓样癌术后,降钙素没有恢复正常,这是为什么?如果术前降钙素水平超过1000pg/ml,或者手术确认淋巴结转移个数超过10个,或者淋巴结转移区域超过两个,想要通过手术使降钙素水平降到正常范围基本是不可能的。但是,降钙素水平没有降到正常范围并不代表治疗效果很差。如果患者降钙素水平有所下降,没有降到正常范围,但也没有呈现持续增长,那么患者可以继续观察。如果术后降钙素没有降到正常范围,但是两年(24个月)以上降钙素没有翻倍增长,都可以认为治疗效果比较好。患者可以继续观察,不需要再接受手术或者其它特殊处理。Q:甲状腺髓样癌术后,降钙素降得慢是复发吗?多久降下来才正常?降钙素在体内被代谢掉的时间比较短,但是降钙素恢复到正常范围的时间确实存在差异。肿瘤分期较早的患者降钙素水平更容易恢复正常,通常术后几个小时或者十几个小时就会降下来;有的患者需要一个月甚至几个月才能降下来,都是正常的。只要术后降钙素水平持续性下降,都提示治疗效果比较好。即使最终降钙素仍然没有降到正常范围也不必太担心,只要没有出现降钙素成倍增长(倍增),都可以继续观察。Q:甲状腺髓样癌全切术后,降钙素一直超标很多,该怎么办?如果甲状腺髓样癌全切除之后降钙素一直超标很多,需要考虑颈部淋巴结有没有清扫、清扫的范围是否足够,因为颈部、纵隔淋巴结或者远处转移灶都可能导致降钙素超标。肿瘤越多,降钙素水平可能就越高。如果降钙素水平很高,提示还有肿瘤病灶的存在,应该检查评估是否需要再次做手术。如果甲状腺髓样癌发现时已经很晚,那么无法通过手术使降钙素降至正常范围,此时不会考虑放、化疗或碘131治疗。手术是治疗甲状腺髓样癌最有效的办法,除此之外,唯一有效的治疗方式只有络氨酸激酶抑制剂,一般用于晚期甲状腺髓样癌。Q:甲状腺髓样癌术后降钙素高,需要吃药让它降下来吗?目前没有药物可以让降钙素水平恢复正常。如果只有降钙素升高,没有发现肿瘤,患者不用太担心,因为它不会产生很严重的症状影响您的生活。Q:初次手术没有甲状腺全切的甲状腺髓样癌,还要二次手术吗?二次手术该在什么时候做?对于初次手术没有完全切除甲状腺的甲状腺髓样癌患者,如果术后降钙素很高,建议再次手术将残余甲状腺完全切除,并且同期进行相应区域的淋巴结清扫。再次手术的时机建议在第一次手术的一周以内或者至少三个月到半年以后。因为初次手术后一周以内手术区域的水肿和组织粘连相对较轻,再次手术时比较容易辨认喉返神经、甲状旁腺等结构,可以降低手术风险。如果距离第一次手术已经超过了一周,手术区域的水肿和组织粘连已经比较严重了,再次手术会比较困难,建议等到三个月或半年后,水肿消退、局部粘连较轻的时候再手术。门诊时间:每周四下午,华西医院门诊一楼A2区14诊室。本文系龚艳萍医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。其他相关文章目录1.《甲状腺髓样癌术后如何正确复查?》2.《甲状腺髓样癌术后,怎样才算复发?》3.《甲状腺髓样癌术后降钙素水平异常该怎么办?》
龚艳萍 主任医师 华西医院 甲状腺外科2.1万人已读 - 龚艳萍个人荣誉 龚艳萍医生荣获甲状腺外科手术比赛二等奖
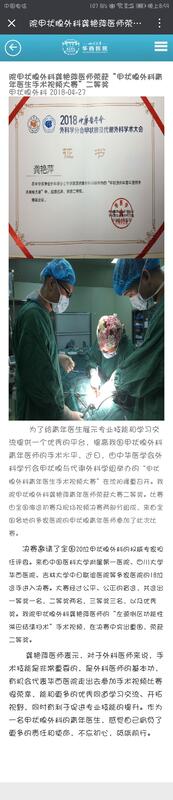 龚艳萍 主任医师 华西医院 甲状腺外科2021人已读
龚艳萍 主任医师 华西医院 甲状腺外科2021人已读 - 医学科普 妊娠与甲状腺疾病
医生,我怀孕时甲功有问题,是不是影响娃娃生长发育呀?医生,我怀孕时促甲状腺激素(TSH)超过2.5了,是不是娃娃就会变傻呀?医生,我甲功抗体高是不是容易流产呀?医生,怀孕期间还能吃药啊?肯定有副作用对娃娃不好嘛?!医生,我好不容易怀上,发现甲状腺结节高度怀疑是癌怎么办?门诊经常会遇到病人这方面的疑虑,会反反复复被追问。 2017年初新英格兰医学杂志发表了左旋甲状腺素片(L-T4)治疗妊娠期亚临床甲减(SCH)和低甲状腺素血症(低 T4 血症)对后代智力影响的研究结果。该研究是在美国碘充足地区完成的多中心平行随机安慰剂对照研究。研究筛查妊娠 8 周-20 周的妇女,最后纳入 677 例亚临床甲减和 526 例低 T4 血症的妊娠妇女,随机分为 L-T4 治疗组和安慰剂对照组,每月监测甲功,调整 L-T4 或安慰剂剂量,直至 TSH 和 FT4 达标。后代每年进行发育评估和行为测定共 5 年,主要终点是后代在 5 岁时的智力评分。研究结果显示妊娠期无论是亚临床甲减还是低 T4 血症,L-T4 干预治疗组和安慰剂相比,在后代神经智力发育或妊娠并发症或不良事件的发生率方面两组都没有明显的区别。进而得出结论:妊娠 8-20 周筛查并开始 L-T4 治疗亚临床甲减和低 T4 血症并未给后代在 5 岁时的智力带来益处。 这篇文章一出就引发了激烈的争议,大家认为根据上述研究得出否定的结论还为时过早。原因如下: ?妊娠妇女随机分组并给予 L-T4 治疗的平均时间在亚临床甲减组是 16.7 周,低 T4 血症组是 17.8 周,而经过药物调整,达到目标值的时间是 24 周内。所以,是否由于起始 L-T4 治疗时间延后,错过了脑快速发育期,导致阴性结果? ?另外研究也提到妊娠10.0mU/L则推荐使用L-T4。TPOAb阳性,TSH小于妊娠期特异参考范围上限但>2.5mU/L,TPOAb阴性,TSH大于妊娠期特异参考范围上限但
 龚艳萍 主任医师 华西医院 甲状腺外科3143人已读
龚艳萍 主任医师 华西医院 甲状腺外科3143人已读 - 龚艳萍声明 龚艳萍声明
本人因去年网络咨询发生一些不愉快又恰逢怀孕快生了要休产假,实在精力有限,所以关闭了好大夫网上咨询。现已休假完毕回去上班了,故重新开通网上图文和电话咨询,希望能为广大病友服务!但本人2018年1-6月定期会去甘孜州人民医院耳鼻喉头颈外科任甲状腺外科学科主任,预计2018年7月会出发去美国加州大学旧金山分校的内分泌外科进行半年的学习。故华西医院本部专科门诊从休产假停诊以后就暂时没有恢复开放,但不影响网络和电话咨询。如有信任我的病友可以继续找我咨询甲状腺及甲状旁腺相关的疾病,我会更加仔细和耐心的给大家解答!另外祝大家新年快乐,身体健康!
龚艳萍 主任医师 华西医院 甲状腺外科2419人已读 - 龚艳萍声明 龚艳萍申明
谢谢大家,请原谅我的不足,我会继续努力学习!
 龚艳萍 主任医师 华西医院 甲状腺外科1535人已读
龚艳萍 主任医师 华西医院 甲状腺外科1535人已读 - 医学科普 妊娠与甲功
甲状腺激素对母胎至关重要,直接关系到妊娠结局和后代的智力发育。本课题组前期研究显示,妊娠早期妇女甲状腺疾病患病率高达 17.6%(未发表资料)。国内外研究发现,妊娠期甲状腺疾病可以导致流产、早产等妊娠并发症发生风险增加,出生后代的智商下降。所以防治妊娠期甲状腺疾病是当前优生优育领域的重点问题,其中亚临床甲状腺功能减退症(甲减)和低甲状腺素血症(低 T4 血症)的诊断标准以及亚临床甲减的治疗是充妊娠早期血清促甲状腺激素(TSH)上限2.5 mIU/L适合中国妊娠妇女吗? 血清 TSH 上限是诊断甲减和亚临床甲减的一线指标。在没有获得本国妊娠妇女调查数据之前,我国普遍采用美国甲状腺学会(ATA) 指南推荐的标准(妊娠早期血清 TSH>2.5 mIU/L)诊断我国妊娠妇女甲减,欧洲甲状腺学会指南也推荐采用 ATA 的诊断标准,但是指南推荐的标准是否适用于世界各国?是否适合中国妊娠妇女?最近几年,越来越多的临床证据表明,妊娠早期血清 TSH 上限切点值 2.5 mIU/L 不仅不适合中国妊娠妇女,也不适合美国和其他国家的妊娠妇女。 我们根据美国生化学会 (NACB) 建议的方法,应用电化学免疫发光法建立了本地区妊娠早期妇女血清 TSH 的参考值。根据这个参考值筛查了 4,800 例妊娠 4 ~12 周妇女及 2,000 例非妊娠妇女甲状腺功能,对其中 535 例妊娠妇女进行妊娠中期及妊娠晚期随访。 妊娠早期 TSH 参考值上限是 4.87 mIU/L,而不是 ATA 指南提出的 2.5 mIU/L。如果采用 2.5 mIU/L 为切点值,妊娠早期亚临床甲减的患病率高达 27.8%。但是,如果采用妊娠特异性的 TSH 切点值,妊娠早期亚临床甲减的患病率只有 4%。我们对在妊娠早期按照 TSH>2.5 mIU/L 诊断的亚临床甲减随访到妊娠晚期,发现仅有 20.3% 的妇女仍然符合亚临床甲减的诊断标准。 来自国内其他调查也证实,我国妊娠早期妇女 TSH 参考值上限>2.5mIU/L。提示妊娠早期 TSH 上限 2.5 mIU/L 不适合中国妊娠妇女,诊断妊娠期亚临床甲减必须采用妊娠特异性的 TSH 参考值,否则会导致过度诊断。我们的研究还发现,妊娠 4~6 周的妇女可以采用非妊娠妇女的诊断标准,因为血清 TSH 水平从妊娠 7 周开始出现显著降低。 2011 年,ATA 制定的「妊娠和产后甲状腺疾病诊治指南」推荐妊娠早期 TSH 上限值为 2.5 mIU/L,其主要依据是来自 2004—2009 年的 8 项研究,共纳入妊娠早期妇女 5 500 例,妊娠早期 TSH 上限值为 2.1~3.67 mIU/L。但是,在指南发表之后来自亚洲、欧洲以及美国的近 2 万例妊娠妇女的数据表明,妊娠早期 TSH 参考值上限>2.5 mIU/L,接近 4.0 mIU/L。所以,在即将更新的 ATA 指南中也摒弃了妊娠早期 TSH 2.5 mIU/L 的诊断标准,建议采用妊娠期特异的血清 TSH 参考值。 比较我国和国外的调查结果可以看出,我国妊娠早期妇女 TSH 水平高于国外研究。究其原因,NACB 建议确定 TSH 参考值的方法排除了甲状腺过氧化物酶抗体 (TPOAb)、甲状腺球蛋白抗体 (TgAb) 阳性、具有甲状腺疾病家族史和个人史、甲状腺肿大和服用了影响甲状腺功能药物 (雌激素除外) 的患者。但事实上,影响 TSH 的因素还有很多,有些因素对于特殊的人群可以不予考虑,例如生理节律、季节变化、种族、性别、年龄;而另外一些因素是必须考虑的,例如孕龄、试剂来源和检测方法、体重和碘营养状况。我国实施普遍食盐加碘法规以来,总体人群的血清 TSH 轻度升高,所以,推测我国妊娠妇女 TSH 水平的升高与整体人群 TSH 水平有关。 综上,妊娠早期 TSH>2.5 mIU/L 作为甲减诊断标准不适合中国妊娠妇女,必须采取妊娠特异性的 TSH 标准诊断妊娠期甲状腺疾病,否则可导致过度诊断。妊娠 4~6 周的妇女可以采取普通人群的诊断标准。 妊娠期亚临床甲减是选择性治疗还是全部治疗? 无论是我国还是国外的指南均建议妊娠期妇女亚临床甲减增加不良妊娠结局和后代神经智力发育损害的风险。 对于 TPOAb 阳性的亚临床甲减妊娠妇女,推荐给予左甲状腺素 (L-T4) 治疗。但是由于循证医学的证据不足,对于 TPOAb 阴性的亚临床甲减妊娠妇女,既不予反对,也不推荐给予 L-T4 治疗。 是否需要治疗的证据来自妊娠并发症的发生风险和对后代智力的影响。研究显示,根据妊娠期 TSH 参考值上限诊断的亚临床甲减无论 TPOAb 是否阳性均增加流产、早产、高血压、妊娠糖尿病、先兆子痫和低体重儿等发生风险,妊娠早期 TSH 大于妊娠特异正常参考值上限使后代智力和运动能力发育指数下降,在妊娠早期( 2.5 mIU/L 但低于妊娠特异性参考值上限的研究虽然有限,但仍然发现流产、早产、胎盘早剥的发生风险增加。我们调查了既往没有不良妊娠史、妊娠< 9 周的妇女 3 315 例,根据妊娠特异性的 TSH 参考值(0.29~5.22 mIU/L)进行分层分析,结果显示与 TSH 0.29~2.50 mIU/L 组相比,不伴 TPOAb 或 TgAb 阳性、单纯 TSH>2.50~5.22 mIU/L 的妊娠妇女,流产发生风险升高 62%(OR 1.62,95%CI 0.96~2.73),如果同时伴甲状腺自身抗体阳性,流产风险进一步增大(OR 4.96,95%CI 2.76~8.90)。 提示,对合并甲状腺自身抗体阳性或既往有流产等不良妊娠史的妊娠早期妇女,如果 TSH>2.5 mIU/L,考虑 L-T4 治疗。根据妊娠特异性 TSH 参考值上限诊断的亚临床甲减,L-T4 治疗剂量的选择、治疗目标和监测频率可以参考指南的推荐。妊娠早期 TSH>2.5 mIU/L 但低于妊娠特异性参考值上限的妇女,如需治疗,L-T4 起始剂量可以选择每天 50 μg,4 周复查。根据我们的研究结果,TSH 达标率 91.6%,而超标率(TSH 低于 0.1 mIU/L)只有 0.7%。 综上所述,TSH> 妊娠特异诊断标准的亚临床甲减,无论抗体是否阳性,考虑 L-T4 治疗;TSH 介于 2.5 mIU/L 和参考范围上限的妊娠妇女,既往有不良妊娠史或甲状腺自身抗体阳性,考虑 L-T4 治疗;否则不治疗,但需监测甲状腺功能。
龚艳萍 主任医师 华西医院 甲状腺外科2353人已读 - 医学科普 甲状腺癌穿刺是否会导致癌症扩散?
转自师弟罗晗博士的研究调查,大家请看下文: “医生,万一穿刺让它转移了呢” “大姐,你说对了!真是万一” 甲状腺结节逐渐进入大家的视野,好像现在这个社会哪个人没有点什么焦虑症,神经衰弱,甲状腺结节,在饭桌上都少了一点谈资一样。 每个人都在担心自己的甲状腺结节,就像担心一颗不定时炸弹,指不定哪天就炸了。所以每天甲状腺外科的门诊总是被焦虑的患者围得水泄不通。 可真当医生告诉他们“你这个结节最好做一个甲状腺穿刺活检”的时候,他们总会想到的第一个问题便是“如果是癌症的话,本来它好好的,结果一穿刺,一刺激了它,会不会导致癌症扩散呢?” 其实,回答这种问题,我一开始是拒绝的。可后来发现不能拿出有说服力的证据出来似乎很难心安理得地宽慰他们,让他们觉得这3、5块钱的挂号费不值。 究竟会不会呢?经过一阵痛苦的资料搜索,我现在就这个问题做一个小结。 首先,我们先浏览一下整体情况。虽然没有单独甲状腺穿刺导致针道转移(needle tract seeding, NTS)的调查数据,但是根据头颈部肿瘤细针和粗针穿刺导致NTS的情况的研究来看(1)---细针导致NTS的概率为0.00012%(5/41468),粗针的概率为0.0011%(2/1803),基本总体上看出在当今成熟的技术条件下,这种发生的概率为十万分之一甚至百万分之一水平。 其次,我们单独看看甲状腺肿瘤穿刺情况。没能找到成系统的研究,但是从相关文献报道的个案及其个案集来看。在1956年,由Crile G Jr报道,但是当时他们所用的穿刺工具为粗针(2)。而世界上首例因穿刺导致NTS的个案报道是由Block MA等(3)在1980年报道的。在那之后,陆陆续续有相关个案或个案集报道。到2011年为止,全世界范围总共有报道甲状腺癌因为穿刺导致肿瘤转移的案例数为19例,包含了乳头状癌、滤泡癌、未分化癌,甚至肾癌甲状腺转移导致NTS的报道。考虑到全球每年甲状腺结节细针穿刺的量来看,这个由细针穿刺导致的肿瘤转移基本上可以说是“不可能发生的事儿”。 在这仅有的19例患者中,从穿刺完成到接受手术,等待时间从3周到4年不等。根据已经报道的情况来看,NTS对这19例患者的术后预后并没影响。 而在唯一一篇日本研究者Ito Y等发表于2005年的回顾性研究中称(4),在1990年到2002年期间,总共4912名患者在他们医院接受甲状腺细针穿刺,最后发现有7名患者发生NTS,发生的平均时间从2个月到11年不等。在这7名患者中,最后病检显示所有的患者均有肿瘤外侵犯,6名患者为低分化甲状腺癌,5名患者有明显的淋巴结转移。 因此,可以简单地这么总结:穿刺导致甲状腺癌NTS的可能性微乎其微(十万-百万分之一的概率),即使发生了,对整体的预后也并没有影响。而且NTS和疾病本身的恶性程度似乎有关,而我们知道大部分的甲状腺癌都属于比较惰性的肿瘤。 所以,不要再担心穿刺导致肿瘤转移的风险了,也不要因为害怕万一穿刺确诊后心理无法面对从而讳疾忌医,选择相信一些“化包包”的“偏方”“秘方”了。请选择相信科学! 参考文献: 1 Shah, K. S. & Ethunandan, M. Tumour seeding after fine-needle aspiration and core biopsy of the head and neck--a systematic review. The British journal of oral & maxillofacial surgery 54, 260-265, doi:10.1016/j.bjoms.2016.01.004 (2016). 2 Crile, G., Jr. The danger of surgical dissemination of papillary carcinoma of the thyroid. Surgery, gynecology & obstetrics 102, 161-165 (1956). 3 Block, M. A., Miller, J. M. & Kini, S. R. The potential impact of needle biopsy on surgery for thyroid nodules. World journal of surgery 4, 737-741 (1980). 4 Ito, Y. et al. Needle tract implantation of papillary thyroid carcinoma after fine-needle aspiration biopsy. World journal of surgery 29, 1544-1549, doi:10.1007/s00268-005-0086-x (2005).
龚艳萍 主任医师 华西医院 甲状腺外科4.4万人已读 - 就诊指南 网上咨询、看病指南
《网上咨询、看病指南》 患者朋友您好,我在手机上安装了好大夫的医生工作站,为的就是方便患者。如果您在治疗中有任何问题,可以留言咨询和网上看病,我会在休息时尽快答复。另外,我如果有临时出差开会,也会在此发通知,请您留意,避免复诊时远道而来扑个空。 扫描二维码后有4种方式便于病情的恢复 一、治疗中有任何问题,可以网上向我咨询 网上咨询流程如下(有两种方式): 1.打开微信----点击下方“通讯录”----找到“好大夫”----点击左下角“我的医生”找到我----点击“发信息”:文字向我咨询,点击"打电话":电话向我咨询 2.下载好大夫软件到手机,在首页搜索我的名字“##温二院”----点击我的头像----点击“立即就诊”----点击“咨询” 二、不方便到门诊复诊和就诊患者,可在网上看病 网上看病流程如下:(有两种方式): 1.打开微信----点击下方“通讯录”----找到“好大夫”----点击左下角“我的医生”找到我----点击“发信息”----点击“申请处方”----选择“图文问诊或电话问诊”----点击“立即就诊” ----填写病情信息----提交订单 2.下载好大夫软件到手机,在首页搜索我的名字“##温二院”----点击“我的头像”----点击“立即就诊”----点击“看病”----选择“图文问诊或电话问诊”----点击“立即就诊”----填写病情信息--提交订单 三、接受通知,避免复诊时远道而来扑个空;认真看我发的患教通知,利于病情的恢复 四、家庭医生服务 如病情需要长期咨询和我保持联系的,可以选择此服务,尤其对于复诊患者,能够减少就医的成本,免去来回跑医院,希望我的这个服务给您带来更多的便利。 在很多情况下,门诊看病时间只不过几分钟,但挂号、候诊去医院的往返时间,可能会耽误一个上午或整天时间。外地患者就更不用说了。考虑长途旅费、住宿费都算,至少需要几百元至上千元。尤其对于复诊患者,能够减少交通和时间成本,希望我的这个服务给您带来更多的便利。如您不习惯这种方式,可照常门诊找我就诊,祝您早日康复
龚艳萍 主任医师 华西医院 甲状腺外科1189人已读





